Sedici anni dalla Legge 38: curare sempre, anche quando non si può guarire
1 mese ago
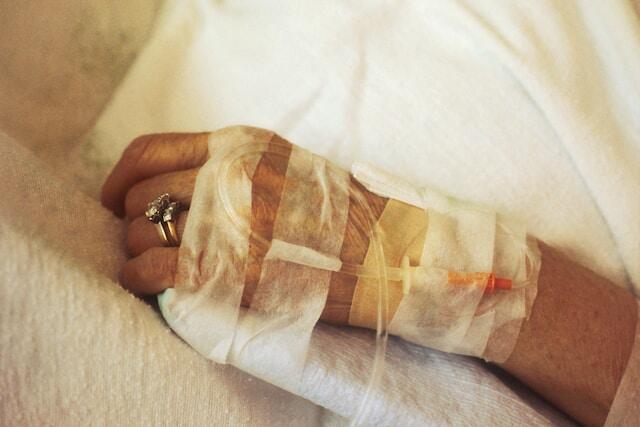
Il 15 marzo 2010 segna una svolta nella sanità italiana. Con la Legge 38/2010, lo Stato ha riconosciuto il diritto di ogni cittadino ad accedere alle cure palliative e alla terapia del dolore. Un passaggio epocale che ha introdotto un principio tanto semplice quanto rivoluzionario: la persona non deve mai essere abbandonata alla sofferenza.
A distanza di sedici anni, questo principio appare ancora più attuale. Non solo per le criticità applicative della legge, ma anche per il contesto culturale in cui essa oggi si inserisce: un contesto segnato da un crescente dibattito sul fine vita e sul suicidio assistito.
La Legge 38 ha modificato radicalmente il paradigma della medicina. Non esiste più solo una medicina che guarisce, ma anche una medicina che accompagna, perché il senso della cura è oltre la guarigione
Le cure palliative non intervengono quando “non c’è più nulla da fare”, ma quando c’è ancora tutto da fare per la persona: alleviare il dolore, sostenere, ascoltare, dare senso alla propria vita anche nel frangente più difficile.
In questa prospettiva, la cura diventa relazione. Il paziente non è un caso clinico, ma un volto, una storia, una domanda di significato. È qui che la medicina incontra inevitabilmente una dimensione più profonda, che non può essere ridotta alla sola tecnica.
Con la Legge 219/2017 e con la sentenza 242/2019, il legislatore e la giurisprudenza hanno ampliato il campo dell’autodeterminazione del paziente, includendo anche le decisioni di fine vita. Tuttavia, proprio la Corte costituzionale ha sottolineato un punto decisivo: prima di qualsiasi scelta estrema, deve essere garantito l’accesso effettivo alle cure palliative. Non è un dettaglio tecnico, ma un criterio etico fondamentale. Perché la richiesta di morire, spesso, non nasce da una libertà piena, ma da condizioni di dolore, solitudine o abbandono.
La visione cristiana della sofferenza arricchisce significativamente il senso delle cure palliative avendo come faro la dignità inviolabile della vita. Alla luce della tradizione cristiana, questo passaggio è decisivo. La vita non è mai riducibile alla sua efficienza o alla sua autonomia. Anche nella fragilità, nella malattia e nella dipendenza, la persona conserva una dignità piena e intangibile. Non si tratta semplicemente di un principio religioso, ma di uno sguardo sull’uomo: la persona vale sempre, anche quando non produce, non comunica, non guarisce.
Da questa prospettiva, il rischio di introdurre o sovrapporre una normativa sul suicidio assistito appare evidente. Non perché si voglia negare la sofferenza o la complessità delle situazioni, ma perché si rischia di offrire come soluzione ciò che in realtà è una resa: interrompere la vita invece di accompagnarla. Quindi il vero nodo non sono leggi per aiutare a morire, ma la qualità della cura. La vera alternativa non è tra accanimento terapeutico e morte assistita. Se una società non è in grado di accompagnare i suoi membri più fragili, qualsiasi apertura al suicidio assistito rischia di trasformarsi, di fatto, in una risposta alla mancanza di cura.
Il punto centrale, allora, non è moltiplicare le norme, ma rendere effettivo ciò che già esiste. La Legge 38 è, sulla carta, tra le più avanzate in Europa. Eppure, come mostrano i dati, è ancora largamente inapplicata.
In questo scenario, parlare di suicidio assistito senza aver prima garantito a tutti l’accesso alle cure palliative rischia di essere una scorciatoia culturale.
La vera alternativa non è tra accanimento terapeutico e morte procurata, ma tra abbandono e accompagnamento.
In questo senso rivestono un ruolo decisivo competenza e umanità degli operatori.
Questo è un punto spesso trascurato: la formazione umana e spirituale degli operatori. Medici, infermieri, psicologi non sono chiamati solo a gestire sintomi, ma a entrare in relazione con persone che vivono momenti estremi della loro esistenza.
La competenza tecnica, pur fondamentale, non basta. Serve una formazione umana e spirituale. Negli hospice, più che altrove, si tocca con mano che la sofferenza non è solo fisica. È anche paura, perdita di senso, bisogno di riconciliazione. In questo contesto, la presenza di operatori capaci di ascolto profondo, di rispetto e di accompagnamento interiore diventa decisiva.
Dal punto di vista cristiano, questo significa riscoprire la cura come forma di prossimità: stare accanto, condividere, non lasciare solo. Innumerevoli esperienze internazionali a carattere scientifico mostrano che, quando il paziente è davvero preso in carico – non solo dal punto di vista clinico, ma soprattutto relazionale psicologico e spirituale la richiesta di anticipare la morte è un fatto occasionale.
Questo non perché venga negata la sofferenza, ma perché viene trasformata. Il dolore, se accompagnato adeguatamente su ogni aspetto, da quello clinico a quello interiore può essere vissuto in modo diverso, alla luce della speranza. Non sparisce, ma non è più solitudine, non è un baratro senza fine.
È qui che le cure palliative mostrano tutta la loro forza: non eliminano la morte, ma restituiscono senso alla vita fino alla fine.
A sedici anni dalla Legge 38/2010, la vera sfida non è solo sanitaria, ma culturale. Si tratta di scegliere che tipo di società vogliamo essere: una società che accelera la fine quando la vita si fa fragile, o una società che investe nell’accompagnamento, nella cura e nella relazione.
In questa prospettiva, la tradizione cristiana offre un contributo prezioso: ricorda che ogni vita, anche la più segnata dalla sofferenza, ha un valore che non dipende dalle condizioni in cui si trova.
E che la risposta più umana – prima ancora che religiosa – non è dare la morte, ma non lasciare soli.
Potrebbe interessarti